Osteoporoza, często nazywana "cichym złodziejem kości", stanowi poważne wyzwanie zdrowotne w Polsce, dotykając miliony osób i prowadząc do bolesnych, często uniemożliwiających dalsze życie złamań. Dla pacjentów, którzy już usłyszeli diagnozę lub szukają najlepszych rozwiązań dla swoich bliskich, kluczowe jest zrozumienie, że medycyna oferuje dziś znacznie więcej niż kiedyś. Niniejszy artykuł dostarczy Państwu rzetelnych, zaawansowanych i aktualnych informacji o nowoczesnych metodach leczenia osteoporozy dostępnych na polskim rynku, ich skuteczności, mechanizmach działania oraz warunkach dostępu.
Dlaczego w 2026 roku musimy mówić o nowoczesnym leczeniu osteoporozy?
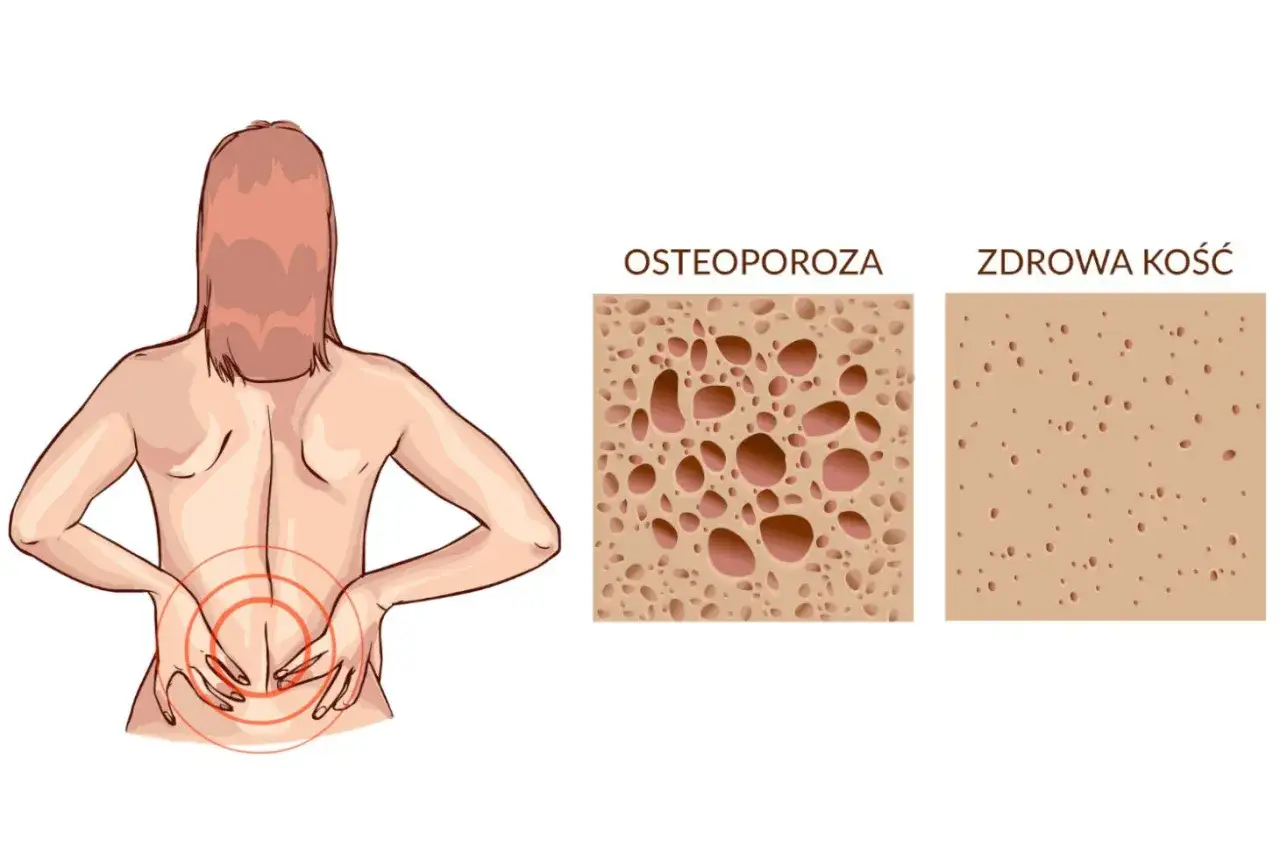
Osteoporoza to choroba, która podstępnie osłabia nasze kości, czyniąc je kruchymi i podatnymi na złamania, nawet przy niewielkich urazach. W Polsce problem ten dotyka znaczną część populacji, zwłaszcza kobiety po menopauzie, ale również mężczyzn. Skutki osteoporozy to nie tylko fizyczny ból i cierpienie związane ze złamaniami, ale także ogromne obciążenie dla systemu opieki zdrowotnej oraz utrata samodzielności i pogorszenie jakości życia pacjentów. Musimy pamiętać, że złamanie osteoporotyczne, szczególnie biodra, często oznacza trwałe ograniczenie sprawności i konieczność długotrwałej opieki.
Tradycyjne metody leczenia, takie jak bisfosfoniany, przez lata stanowiły podstawę terapii. Choć nadal są cenne, w zaawansowanych przypadkach choroby lub u pacjentów, którzy nie odpowiadają na standardowe leczenie, ich skuteczność może być niewystarczająca. W takich sytuacjach pojawia się potrzeba sięgnięcia po bardziej zaawansowane, celowane terapie. Dobra wiadomość jest taka, że złamanie osteoporotyczne nie musi być wyrokiem. Nowoczesne metody leczenia otwierają nowe, obiecujące perspektywy, pozwalając na znaczącą poprawę stanu kości i redukcję ryzyka kolejnych złamań, co przekłada się na powrót do aktywnego życia.
Cichy złodziej kości – skala problemu w Polsce
Osteoporoza jest chorobą przewlekłą, która rozwija się latami, często bez wyraźnych objawów, aż do momentu wystąpienia pierwszego złamania. Szacuje się, że w Polsce na osteoporozę cierpi około 3 milionów osób, z czego większość stanowią kobiety. Niestety, tylko niewielki odsetek pacjentów jest aktywnie diagnozowany i leczony. Konsekwencje społeczne i ekonomiczne są ogromne od kosztów leczenia złamań, przez rehabilitację, po utratę produktywności i konieczność opieki nad osobami niepełnosprawnymi.
Ograniczenia tradycyjnych terapii – kiedy bisfosfoniany to za mało?
Bisfosfoniany, będące przez długi czas podstawą farmakoterapii osteoporozy, działają głównie poprzez hamowanie nadmiernej resorpcji kości. Są skuteczne w zapobieganiu złamaniom, zwłaszcza kręgosłupa. Jednakże, w przypadkach bardzo zaawansowanej osteoporozy, z niską masą kostną i licznymi złamaniami, ich działanie może okazać się niewystarczające do odbudowy utraconej tkanki kostnej. Ponadto, długotrwałe stosowanie niektórych bisfosfonianów może wiązać się z ryzykiem rzadkich, ale poważnych działań niepożądanych, takich jak martwica kości szczęki czy nietypowe złamania kości udowej, co wymaga rozważenia terapii przerywanych lub zmiany leczenia.
Złamanie to nie wyrok: nowa perspektywa w leczeniu zaawansowanej choroby
Dobra wiadomość jest taka, że medycyna poczyniła ogromne postępy w leczeniu osteoporozy. Pojawienie się leków biologicznych i nowych terapii anabolicznych zrewolucjonizowało podejście do pacjentów z ciężką postacią tej choroby. Dziś, dzięki tym innowacyjnym metodom, możliwe jest nie tylko skuteczne hamowanie utraty masy kostnej, ale także stymulowanie jej odbudowy. Oznacza to, że pacjenci z zaawansowaną osteoporozą mają realną szansę na znaczącą poprawę gęstości kości, zmniejszenie ryzyka kolejnych złamań i odzyskanie sprawności, co pozwala im na powrót do pełniejszego, aktywniejszego życia.
Przełom w terapii: leki biologiczne i ich dwa główne cele
Leki biologiczne stanowią prawdziwy przełom w leczeniu osteoporozy, oferując precyzyjne i celowane działanie, które znacząco przewyższa tradycyjne metody farmakologiczne. Zamiast ogólnego wpływu na organizm, działają one na konkretne cząsteczki lub szlaki sygnałowe odpowiedzialne za procesy zachodzące w tkance kostnej. To właśnie ta specyfika sprawia, że są one tak skuteczne i dobrze tolerowane przez pacjentów. Nowoczesne terapie biologiczne skupiają się na dwóch głównych strategiach, które często są ze sobą łączone dla osiągnięcia maksymalnych korzyści terapeutycznych.
Pierwszym kluczowym celem jest hamowanie nadmiernej resorpcji kości. Leki antyresorpcyjne, w tym nowoczesne preparaty biologiczne, skutecznie spowalniają lub zatrzymują proces niszczenia starej tkanki kostnej przez osteoklasty komórki odpowiedzialne za jej rozkład. Dzięki temu kość ma szansę na regenerację i wzmocnienie. Drugim, równie ważnym celem, jest stymulowanie kościotworzenia. Leki anaboliczne działają w sposób odwrotny pobudzają osteoblasty, czyli komórki odpowiedzialne za budowę nowej, zdrowej tkanki kostnej. Połączenie tych dwóch strategii, znane jako terapia sekwencyjna, pozwala na osiągnięcie synergii i optymalizację efektów leczenia, co jest szczególnie ważne w przypadkach ciężkiej osteoporozy.
Leki antyresorpcyjne – jak zatrzymać postępującą utratę kości?
Leki antyresorpcyjne to grupa preparatów, których głównym zadaniem jest spowolnienie lub zatrzymanie procesu utraty masy kostnej. Działają one poprzez hamowanie aktywności osteoklastów wyspecjalizowanych komórek odpowiedzialnych za resorpcję, czyli rozkład tkanki kostnej. W ten sposób równowaga między procesem niszczenia a budowy kości przesuwa się na korzyść tej drugiej, co prowadzi do zwiększenia gęstości mineralnej kości i zmniejszenia ryzyka złamań. Wśród nowoczesnych leków antyresorpcyjnych znajdują się między innymi przeciwciała monoklonalne, które precyzyjnie celują w kluczowe cząsteczki biorące udział w procesie resorpcji.
Leki anaboliczne – czy można odbudować to, co zostało zniszczone?
Leki anaboliczne działają w sposób rewolucyjny, ponieważ nie tylko hamują niszczenie kości, ale przede wszystkim stymulują proces jej odbudowy. Ich mechanizm polega na pobudzaniu osteoblastów komórek odpowiedzialnych za tworzenie nowej tkanki kostnej. Dzięki temu możliwe jest nie tylko zatrzymanie postępu choroby, ale wręcz odwrócenie negatywnych zmian, poprzez zwiększenie masy i poprawę jakości kości. Terapie anaboliczne są szczególnie cenne w leczeniu ciężkich postaci osteoporozy, gdzie doszło do znacznej utraty masy kostnej i wystąpiły liczne złamania.
Terapia sekwencyjna: inteligentna strategia łącząca siłę obu metod
Terapia sekwencyjna to nowoczesne i bardzo skuteczne podejście do leczenia zaawansowanej osteoporozy, które polega na strategicznym połączeniu leków anabolicznych i antyresorpcyjnych. Zazwyczaj rozpoczyna się od podania leku anabolicznego, który ma za zadanie szybko odbudować utraconą masę kostną i poprawić jej strukturę. Po zakończeniu terapii anabolicznej, która jest zazwyczaj ograniczona czasowo, następuje przejście na leczenie antyresorpcyjne. Celem tej drugiej fazy jest utrwalenie uzyskanych efektów i zapobieganie ponownej utracie kości. Takie połączenie pozwala na osiągnięcie optymalnych wyników terapeutycznych, znacząco redukując ryzyko złamań i poprawiając jakość życia pacjentów.
Denosumab (Prolia) – sprawdzona nowoczesność w hamowaniu osteoporozy
Denosumab, znany pod nazwą handlową Prolia, jest przykładem nowoczesnego leczenia osteoporozy, które zrewolucjonizowało podejście do pacjentów wymagających skutecznej terapii antyresorpcyjnej. Jako ludzkie przeciwciało monoklonalne, denosumab działa niezwykle precyzyjnie, celując w RANKL kluczowe białko niezbędne do powstawania i funkcjonowania osteoklastów, czyli komórek odpowiedzialnych za niszczenie tkanki kostnej. Hamując RANKL, denosumab skutecznie ogranicza resorpcję kości, co prowadzi do zwiększenia jej gęstości i znaczącej redukcji ryzyka złamań, w tym złamań kręgosłupa, biodra i nadgarstka.
Jedną z największych zalet denosumabu jest wygoda jego stosowania. Preparat podawany jest w formie zastrzyku podskórnego, a schemat leczenia przewiduje podanie dawki raz na sześć miesięcy. To znacznie ułatwia przestrzeganie zaleceń terapeutycznych, zwłaszcza w porównaniu do terapii przyjmowanych doustnie codziennie lub raz w tygodniu. Taka częstotliwość podania sprawia, że pacjenci mogą łatwiej utrzymać ciągłość leczenia, co jest kluczowe dla osiągnięcia optymalnych wyników terapeutycznych i długoterminowej ochrony przed złamaniami.
Jak działa przeciwciało monoklonalne w walce z utratą kości?
Przeciwciała monoklonalne, takie jak denosumab, to białka wytwarzane w laboratorium, które są zaprojektowane tak, aby specyficznie wiązać się z określonymi celami w organizmie. W przypadku denosumabu, celem jest RANKL (receptor activator of nuclear factor kappa-B ligand). RANKL jest niezbędny do aktywacji prekursorów osteoklastów i ich różnicowania w dojrzałe komórki niszczące kość. Blokując RANKL, denosumab uniemożliwia osteoklastom prawidłowe funkcjonowanie, co prowadzi do znacznego spowolnienia resorpcji kości. Jest to mechanizm wysoce selektywny, co minimalizuje wpływ na inne procesy w organizmie.
Dla kogo jest ta terapia? Profil pacjenta i korzyści
Denosumab jest przede wszystkim przeznaczony dla pacjentów z osteoporozą, u których istnieje wysokie ryzyko złamań. Obejmuje to kobiety po menopauzie, mężczyzn z osteoporozą, a także osoby z osteoporozą wtórną, na przykład związaną z przyjmowaniem glikokortykosteroidów. Korzyści płynące z terapii denosumabem są znaczące: udowodniono jego wysoką skuteczność w redukcji ryzyka złamań wszystkich głównych lokalizacji, w tym złamań kręgosłupa, biodra i nadgarstka. Dodatkowym atutem jest wspomniana już wygoda podawania, co przekłada się na lepszą współpracę pacjenta z lekarzem i ciągłość terapii.
Zastrzyk raz na pół roku – wygoda i skuteczność w praktyce
Podawanie denosumabu raz na sześć miesięcy to ogromne ułatwienie dla pacjentów i personelu medycznego. Eliminuje potrzebę codziennego pamiętania o leku czy częstych wizyt w przychodni. Zastrzyk podskórny jest zazwyczaj dobrze tolerowany i można go podać w warunkach ambulatoryjnych. Ta wygoda schematu terapeutycznego ma bezpośrednie przełożenie na skuteczność leczenia, ponieważ minimalizuje ryzyko pominięcia dawki i zapewnia stały poziom ochrony kości. Pacjenci cenią sobie możliwość powrotu do normalnego rytmu życia bez konieczności ciągłego monitorowania przyjmowania leku.
Refundacja denosumabu w Polsce – jakie warunki trzeba spełnić?
Denosumab jest dostępny w Polsce w ramach refundacji dla określonych grup pacjentów, co czyni go bardziej dostępnym. Aby kwalifikować się do refundowanego leczenia, pacjentki po menopauzie muszą spełnić szereg kryteriów. Zazwyczaj obejmują one:
- Wiek pacjentki (zazwyczaj powyżej 50. roku życia).
- Potwierdzoną osteoporozę, określoną na podstawie badania densytometrycznego (DXA) ze wskaźnikiem T-score ≤ -2,5 w odcinku lędźwiowym kręgosłupa lub szyjce kości udowej.
- Obecność co najmniej jednego złamania niskoenergetycznego w wywiadzie (np. złamanie kręgosłupa, nadgarstka, miednicy, żeber, kości udowej).
- W niektórych przypadkach mogą być brane pod uwagę również inne czynniki ryzyka lub nieskuteczność wcześniejszego leczenia.
Szczegółowe kryteria refundacyjne są ustalane przez Ministerstwo Zdrowia i mogą ulegać zmianom, dlatego zawsze warto skonsultować się z lekarzem prowadzącym w celu uzyskania najbardziej aktualnych informacji.
Romosozumab (Evenity) – podwójna siła uderzenia w ciężkiej osteoporozie
Romosozumab (Evenity) to kolejny innowacyjny lek biologiczny, który stanowi znaczący postęp w leczeniu ciężkiej postaci osteoporozy, zwłaszcza u kobiet po menopauzie. Jego unikalność polega na podwójnym mechanizmie działania, który jednocześnie aktywuje proces budowy nowej tkanki kostnej i hamuje jej nadmierne niszczenie. Działanie anaboliczne jest realizowane poprzez hamowanie sklerostyny białka, które naturalnie ogranicza aktywność osteoblastów. Jednocześnie romosozumab wpływa na RANKL, hamując aktywność osteoklastów. Ta synergia sprawia, że lek ten jest niezwykle skuteczny w szybkim zwiększaniu masy kostnej i poprawie jej mikroarchitektury.
Ze względu na swoją silne działanie i specyficzne wskazania, romosozumab jest zarezerwowany dla pacjentek z grupy najwyższego ryzyka złamań. Są to zazwyczaj kobiety po menopauzie, u których zdiagnozowano ciężką osteoporozę (bardzo niskie T-score) i które doświadczyły już złamań niskoenergetycznych. Terapia romosozumabem trwa 12 miesięcy i jest podawana w formie dwóch zastrzyków domięśniowych co miesiąc. Kluczowe jest jednak to, że po zakończeniu tej intensywnej fazy leczenia, pacjentka musi przejść na terapię lekiem antyresorpcyjnym, aby utrwalić uzyskane efekty i zapobiec utracie nowo zbudowanej tkanki kostnej. Dostępność i koszty leczenia romosozumabem w Polsce są znaczące, co podkreśla jego status jako terapii zarezerwowanej dla najbardziej potrzebujących pacjentek.
Unikalny mechanizm działania: jednoczesna budowa i ochrona kości
Mechanizm działania romosozumabu jest wyjątkowy, ponieważ łączy w sobie cechy leków anabolicznych i antyresorpcyjnych. Po pierwsze, romosozumab hamuje sklerostynę, białko które naturalnie ogranicza aktywność osteoblastów (komórek budujących kość). Zablokowanie sklerostyny prowadzi do zwiększonej produkcji i aktywności osteoblastów, co stymuluje tworzenie nowej tkanki kostnej. Po drugie, romosozumab wpływa na RANKL, hamując resorpcję kości przez osteoklasty. Ta podwójna akcja stymulacja budowy i hamowanie niszczenia sprawia, że romosozumab jest bardzo efektywny w szybkim zwiększaniu gęstości mineralnej kości i poprawie jej wytrzymałości.
Kiedy stosuje się najnowocześniejszą terapię? Wskazania dla pacjentek z grupy najwyższego ryzyka
Romosozumab jest wskazany przede wszystkim dla kobiet po menopauzie, które cierpią na ciężką postać osteoporozy. Kryteria kwalifikacji zazwyczaj obejmują obecność bardzo niskiego wskaźnika T-score (często poniżej -3,0) oraz historię co najmniej jednego lub dwóch złamań niskoenergetycznych, w tym złamania kręgosłupa lub biodra. Jest to terapia zarezerwowana dla pacjentek, u których istnieje bardzo wysokie ryzyko dalszych, potencjalnie zagrażających życiu złamań, a inne metody leczenia okazały się niewystarczające lub nie były tolerowane. Celem jest szybkie wzmocnienie kości i radykalne zmniejszenie ryzyka złamań w krótkim czasie.
Roczna terapia, która zmienia reguły gry – co dalej po leczeniu romosozumabem?
Terapia romosozumabem trwa 12 miesięcy i jest podawana w formie zastrzyków domięśniowych. Jest to intensywny okres leczenia, który ma na celu szybkie odbudowanie masy kostnej. Jednakże, ze względu na mechanizm działania i konieczność utrwalenia efektów, po zakończeniu rocznej terapii romosozumabem, pacjentka musi kontynuować leczenie za pomocą leku antyresorpcyjnego. Zazwyczaj jest to denosumab lub bisfosfoniany. Terapia antyresorpcyjna w tym przypadku ma za zadanie utrzymać uzyskany przyrost masy kostnej i zapobiec jej ponownej utracie, zapewniając długoterminową ochronę przed złamaniami. Jest to kluczowy element strategii terapeutycznej, aby w pełni wykorzystać potencjał romosozumabu.
Dostępność i koszty leczenia w Polsce
Romosozumab jest lekiem innowacyjnym i stosunkowo nowym na rynku, co przekłada się na jego wysoką cenę. W Polsce dostępność tej terapii jest ograniczona i zazwyczaj odbywa się w ramach programów lekowych lub refundacji dla ściśle określonych grup pacjentek. Koszt terapii, biorąc pod uwagę jej 12-miesięczny okres trwania, jest znaczący, co czyni ją opcją zarezerwowaną dla pacjentek z najwyższym ryzykiem złamań, u których inne metody okazały się nieskuteczne. Szczegółowe informacje na temat dostępności i kryteriów kwalifikacji do refundacji należy uzyskać od lekarza specjalisty prowadzącego leczenie.
Terapia anaboliczna (Teryparatyd) – intensywna odbudowa dla najbardziej potrzebujących
Teryparatyd to kolejny ważny lek anaboliczny w arsenale terapeutycznym, który odgrywa kluczową rolę w leczeniu ciężkich postaci osteoporozy. Jest to syntetyczny analog ludzkiego parathormonu (PTH), hormonu odgrywającego istotną rolę w metabolizmie wapnia i fosforu oraz w regulacji aktywności komórek kostnych. Teryparatyd, podawany w formie codziennych zastrzyków podskórnych, działa stymulująco na osteoblasty, czyli komórki odpowiedzialne za tworzenie nowej tkanki kostnej. W efekcie prowadzi to do zwiększenia gęstości mineralnej kości i poprawy jej mikroarchitektury, co znacząco redukuje ryzyko złamań, zwłaszcza kręgosłupa.
Teryparatyd jest zazwyczaj zarezerwowany dla pacjentów z ciężką osteoporozą, u których wystąpiły liczne złamania lub którzy nie tolerują lub nie odpowiadają na inne metody leczenia, w tym na leki antyresorpcyjne. Ważnym aspektem terapii teryparadydem są ograniczenia czasowe zazwyczaj leczenie trwa maksymalnie 24 miesiące. Po zakończeniu tej fazy, podobnie jak w przypadku romosozumabu, konieczna jest kontynuacja leczenia lekiem antyresorpcyjnym, aby utrwalić uzyskane efekty i zapobiec ponownej utracie masy kostnej. Jest to kluczowe dla długoterminowego sukcesu terapeutycznego.
Jak analog parathormonu stymuluje wzrost nowej tkanki kostnej?
Teryparatyd, będąc analogiem parathormonu, wykazuje pulsacyjny sposób działania. Podawany w codziennych, małych dawkach, stymuluje osteoblasty do zwiększonej aktywności. W przeciwieństwie do fizjologicznego parathormonu, który w ciągłym działaniu może prowadzić do resorpcji kości, pulsacyjne podawanie terypartydu sprzyja kościotworzeniu. Mechanizm ten polega na aktywacji receptorów parathormonu na powierzchni osteoblastów, co inicjuje kaskadę sygnałów prowadzących do zwiększonej proliferacji (namnażania) i aktywności tych komórek. Efektem jest zwiększona produkcja macierzy kostnej i jej mineralizacja.
Wskazania do leczenia teryparadydem w ciężkich postaciach choroby
Teryparatyd jest zarezerwowany dla pacjentów z ciężką osteoporozą, u których występuje wysokie ryzyko złamań. Obejmuje to osoby, które doświadczyły złamań kręgosłupa lub innych złamań niskoenergetycznych, a także pacjentów z bardzo niską masą kostną. Jest to również opcja terapeutyczna dla osób, u których standardowe leczenie antyresorpcyjne jest nieskuteczne, przeciwwskazane lub źle tolerowane. Teryparatyd stanowi ważny element strategii leczenia w sytuacjach, gdy konieczne jest szybkie i skuteczne odbudowanie masy kostnej.
Ograniczenia czasowe i konieczność kontynuacji leczenia – co musisz wiedzieć?
Jednym z kluczowych aspektów terapii teryparadydem są ograniczenia czasowe. Leczenie zazwyczaj trwa maksymalnie 24 miesiące. Po tym okresie zaleca się przejście na terapię lekiem antyresorpcyjnym, takim jak bisfosfoniany lub denosumab. Jest to niezbędne, aby utrwalić efekty anaboliczne uzyskane dzięki teryparadydowi i zapobiec ponownej utracie masy kostnej. Pominięcie tego etapu może zniweczyć korzyści płynące z leczenia anabolicznego. Dlatego tak ważne jest ścisłe przestrzeganie zaleceń lekarza i planowanie dalszego postępowania terapeutycznego.
Klucz do nowoczesnej terapii: precyzyjna diagnostyka i kwalifikacja
Wdrożenie nowoczesnych terapii w leczeniu osteoporozy wymaga precyzyjnej diagnostyki, która pozwoli na dokładną ocenę stanu pacjenta i dobór najodpowiedniejszej metody leczenia. "Złotym standardem" w ocenie gęstości mineralnej kości (BMD) jest badanie densytometryczne, znane jako DXA (Dual-energy X-ray absorptiometry). Badanie to jest bezbolesne, nieinwazyjne i wykorzystuje niski poziom promieniowania rentgenowskiego do pomiaru gęstości kości w kluczowych obszarach, takich jak odcinek lędźwiowy kręgosłupa i szyjka kości udowej. Wyniki DXA są kluczowe do postawienia diagnozy i oceny ryzyka złamań.
Wyniki badania DXA są zazwyczaj przedstawiane za pomocą wskaźnika T-score, który porównuje gęstość mineralną kości pacjenta z gęstością kości młodej, zdrowej osoby dorosłej tego samego gatunku. T-score ≤ -2,5 wskazuje na osteoporozę. Drugim ważnym narzędziem jest kalkulator FRAX, który wykorzystuje dane demograficzne, kliniczne oraz wyniki DXA (jeśli są dostępne) do oszacowania 10-letniego ryzyka wystąpienia głównych złamań osteoporotycznych (biodra, kręgosłupa, nadgarstka, ramienia). Te narzędzia diagnostyczne są fundamentem do podjęcia świadomej decyzji o wdrożeniu nowoczesnych terapii, które są często zarezerwowane dla pacjentów z podwyższonym ryzykiem złamań.
Densytometria (DXA) – złoty standard w ocenie zdrowia Twoich kości
Badanie densytometryczne DXA jest kluczowym narzędziem diagnostycznym w ocenie osteoporozy. Pozwala ono na zmierzenie gęstości mineralnej kości (BMD) w wybranych obszarach ciała, najczęściej w odcinku lędźwiowym kręgosłupa i szyjce kości udowej. Wynik badania, wyrażony wskaźnikiem T-score, umożliwia porównanie gęstości kości pacjenta z normą dla młodej, zdrowej populacji. Wartości T-score poniżej -2,5 wskazują na osteoporozę, co jest podstawą do wdrożenia leczenia. Badanie jest szybkie, bezpieczne i dostarcza precyzyjnych danych niezbędnych do monitorowania postępów choroby i skuteczności terapii.
Kalkulator FRAX: jak oszacować Twoje indywidualne ryzyko złamania w ciągu 10 lat?
Kalkulator FRAX to narzędzie służące do oceny 10-letniego ryzyka wystąpienia złamań osteoporotycznych. Uwzględnia on szereg czynników ryzyka, takich jak wiek, płeć, masa ciała, wcześniejsze złamania niskoenergetyczne, historia złamania biodra u rodziców, palenie tytoniu, przyjmowanie glikokortykosteroidów, reumatoidalne zapalenie stawów, wtórna osteoporoza oraz spożycie alkoholu. Jeśli dostępne są wyniki badania DXA, kalkulator może również uwzględnić T-score. Wynik FRAX pozwala na indywidualną ocenę ryzyka i jest pomocny w podejmowaniu decyzji o rozpoczęciu leczenia, zwłaszcza u osób z osteopenią (obniżoną masą kostną, ale jeszcze nie osteoporozą).
T-Score i Z-Score – co tak naprawdę mówią te wskaźniki?
Wskaźnik T-score porównuje gęstość mineralną kości pacjenta z gęstością kości przeciętnej, zdrowej osoby dorosłej w wieku szczytowej masy kostnej (zazwyczaj 20-30 lat). Wynik T-score pozwala na klasyfikację: T-score od -1,0 do -2,4 wskazuje na osteopenię (obniżoną masę kostną), a T-score ≤ -2,5 diagnozuje osteoporozę. Z-score natomiast porównuje gęstość kości pacjenta z gęstością kości osoby w tym samym wieku i tej samej płci. Jest on szczególnie użyteczny u dzieci i młodych dorosłych, a także u kobiet przed menopauzą i mężczyzn poniżej 50. roku życia, pomagając ocenić, czy utrata masy kostnej jest adekwatna do wieku, czy też wskazuje na proces patologiczny.
Twoja ścieżka do nowoczesnego leczenia: Jak przygotować się do rozmowy z lekarzem?
Świadome podejście do leczenia osteoporozy zaczyna się od przygotowania do rozmowy z lekarzem. Zanim udasz się na wizytę, warto zebrać wszystkie dostępne wyniki badań, w tym wyniki densytometrii (DXA), badania laboratoryjne (np. poziomu wapnia, fosforu, witaminy D) oraz historię przebytych złamań. Przygotuj listę pytań dotyczących dostępnych opcji terapeutycznych, ich skuteczności, potencjalnych działań niepożądanych oraz warunków refundacji. Pamiętaj, że najlepsze efekty leczenia osiąga się poprzez ścisłą współpracę z lekarzem i aktywne uczestnictwo w procesie terapeutycznym. Omówienie Twoich obaw i oczekiwań pozwoli na wspólne wybranie ścieżki leczenia, która będzie dla Ciebie najbardziej optymalna.
Niezależnie od wybranej terapii farmakologicznej, fundamentem skutecznego leczenia osteoporozy jest odpowiednia suplementacja i zdrowy styl życia. Regularne przyjmowanie witaminy D i wapnia jest kluczowe dla prawidłowego metabolizmu kostnego i wzmocnienia kości. Ważna jest również odpowiednia dieta bogata w te składniki, a także umiarkowana aktywność fizyczna, która stymuluje kościotworzenie i poprawia równowagę, zmniejszając ryzyko upadków. Rzucenie palenia i ograniczenie spożycia alkoholu również ma pozytywny wpływ na zdrowie kości. Te elementy stanowią bazę, na której budujemy skuteczność leczenia farmakologicznego.
Regularne monitorowanie leczenia jest niezbędne do oceny jego skuteczności i bezpieczeństwa. Lekarz prawdopodobnie zleci okresowe badania densytometryczne (DXA), aby sprawdzić, czy gęstość mineralna kości ulega poprawie lub stabilizacji. Ważne jest również zwracanie uwagi na wszelkie nowe objawy lub potencjalne działania niepożądane i zgłaszanie ich lekarzowi. Tylko poprzez stałą komunikację i monitorowanie można upewnić się, że terapia przynosi oczekiwane rezultaty i jest bezpieczna dla Twojego organizmu. Pamiętaj, że leczenie osteoporozy to proces długoterminowy, wymagający zaangażowania i cierpliwości.
Jakie pytania zadać specjaliście, by wybrać najlepszą opcję dla siebie?
Aby efektywnie porozmawiać z lekarzem o leczeniu osteoporozy, warto przygotować listę pytań. Można zapytać o: rodzaje dostępnych terapii, ich mechanizm działania i przewidywaną skuteczność w Pana/Pani przypadku; potencjalne działania niepożądane i sposoby radzenia sobie z nimi; czas trwania terapii i konieczność jej kontynuacji; kryteria refundacji i ewentualne koszty leczenia; jakie badania kontrolne będą potrzebne i jak często; jak dieta i aktywność fizyczna wpływają na skuteczność leczenia. Pytania te pomogą zrozumieć wszystkie aspekty terapii i podjąć świadomą decyzję.
Suplementacja i styl życia – fundament każdej skutecznej terapii
Nawet najnowocześniejsze leki farmakologiczne nie zastąpią podstawowych elementów zdrowego stylu życia. Odpowiednia suplementacja wapnia i witaminy D jest absolutnie kluczowa dla zdrowia kości. Wapń jest budulcem tkanki kostnej, a witamina D zapewnia jego prawidłowe wchłanianie i metabolizm. Zalecane dzienne spożycie wapnia dla dorosłych wynosi zazwyczaj 1000-1200 mg, a witaminy D 800-2000 IU, choć w przypadku niedoborów lekarz może zalecić wyższe dawki. Ponadto, regularna aktywność fizyczna, zwłaszcza ćwiczenia obciążające (np. spacery, taniec, lekkie ćwiczenia siłowe), stymuluje kościotworzenie i wzmacnia mięśnie, co zmniejsza ryzyko upadków. Równie ważne jest unikanie czynników szkodliwych, takich jak palenie tytoniu i nadmierne spożycie alkoholu.
Przeczytaj również: Wysokie CRP przyczyny: co może oznaczać dla Twojego zdrowia?
Monitorowanie leczenia: jak sprawdzić, czy terapia przynosi efekty?
Skuteczność leczenia osteoporozy jest regularnie monitorowana przez lekarza. Podstawowym narzędziem oceny jest badanie densytometryczne (DXA), które wykonuje się zazwyczaj co 1-2 lata, aby ocenić zmiany w gęstości mineralnej kości. Lekarz analizuje również wyniki badań laboratoryjnych, takich jak poziomy wapnia, fosforu, witaminy D czy markerów obrotu kostnego (choć te ostatnie są rzadziej stosowane w rutynowej praktyce). Kluczowe jest również monitorowanie występowania nowych złamań. Jeśli pacjent doświadcza kolejnych złamań pomimo leczenia, może to sugerować jego nieskuteczność lub potrzebę modyfikacji terapii. Ważna jest również obserwacja pacjenta pod kątem potencjalnych działań niepożądanych i zgłaszanie wszelkich niepokojących objawów lekarzowi.

